按:建设和发展医联体是我国当前医改的重要内容。事实上美国也存在着和医联体类似的整合医疗服务系统 (IDS),世界华人医师协会美国首席代表、原加州蓝盾医保公司副总裁邓乔健对美国“医联体”做了详细介绍,并分析了其带来的经验教训。北京大学医学部公共卫生学院陈育德教授与安徽省卫计委主任于德志认为,本文对中国正在大力推进的医联体有重要学习借鉴意义。
在4月12日国务院常务会议上,李克强总理指出,建设和发展医联体,是深化医疗、医保、医药联动改革的重要内容。
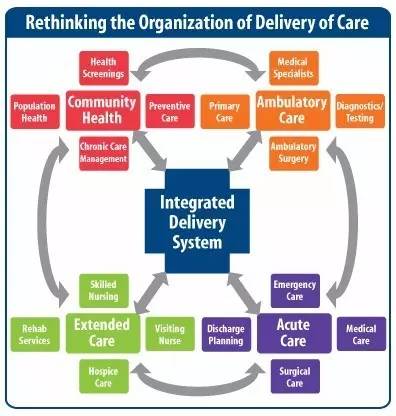
建立和推动医联体,通过派遣专家、专科共建、业务指导等方式提升基层医疗水平。在医联体内实现健康档案、病历等互联互通,实行检查结果互认、处方流动、药品共享。同时建立医学影像、检查检验等中心,在医联体内提供一体化服务。这在中国医改过程中,无疑是在医生多点执业、分级诊疗等基础上又迈了一大步。
在大洋彼岸的美国,存在着和医联体类似的整合医疗服务系统 (Integrated Delivery System - IDS)和医联体还处于早期阶段不同,美国的整合医疗服务系统已经行之多年。本文根据自己的工作经验和有关学者所做的研究汇总对美国整合医疗服务系统所展现出的利与弊做一分析和总结。或许会给国内决策者和实践者提供一些参考。
和中国相当长一段时间都以单个医院为主体的医疗服务模式不同,美国医疗服务自始至终都是围绕着医院和医生这两条主线来进行的。早期的合并扩展是在医院与医院之间,医生(集团)和医生(集团)之间所进行的“合并同类项”。后来面临着来自医保机构的控费和病人流失的双重压力,医院和医生(集团)开始合作甚至合并,从而诞生了整合医疗服务系统(IDS)。
我在二十多年前进入美国医疗服务领域的第一份工作就是在西达-赛奈医疗系统从事策略计划的分析和支持。西达-赛奈医疗系统是一个较典型的IDS。当时的系统成员包括西达-赛奈医学中心(综合),西达-赛奈医生集团 ,西达-赛奈医生联合体, 康复中心,精神病院,西达-赛奈医学研究中心和若干其他小型医疗服务机构。 2015年,该系统又并购了一家新的社区医院 Marina Del Rey 医院。
同样位于洛杉矶的UCLA (洛杉矶加大) 医疗系统也是一个IDS,由里根医学中心(综合),Santa Monica 医院(社区),UCLA神经精神专科医院,UCLA儿童医院,遍布大洛杉矶地区的几十个UCLA诊所(隶属UCLA医生集团)和其他辅助医疗机构组成。
除了西达-赛奈医疗系统、UCLA 医疗系统之外,在美国还有八百多家医疗机构自称或者被称为IDS。
如何定义美国整合医疗服务系统(IDS),却没有一个标准的答案。 一个被多数人接受的定义是:“IDS是这样一种架构 - 有关参与某一相对固定人群医疗服务的人员和机构之间,建立了规范性的合作关系和机制。 这种关系和机制允许该固定人群的成员无论是什么样的健康状态,无论是需要什么样的医疗服务,无论是需要在什么样的场所(医院,诊所,化验室等), 都能在系统内得到医疗提供者之间在充分沟通协调基础上所提供的高效全面的贯穿整个医疗过程的优质服务。
具体说来,一个IDS要包含如下要素:
1)一个或几个医院(一般有至少一家综合医学中心),若干个由医生(集团)管理的诊所,多个诊断化验中心和其他辅助服务机构。
2)服务相当数量的,并相对固定的人群。
3)全面承担为该人群综合全面长期服务的医疗和财务责任。
理论上讲,IDS可以围绕所服务人群和病人为中心,在可及和公平的前提下,制定长期策略。系统内共享医疗资源,共享人群和患者医疗信息。在财务上统一管理,医务人员和医疗机构之间灵活协调,甚至同步彼此的功能,从而最大程度改善效率,减少重复诊治和劣质诊疗,从而以相对低廉的花费来提供高质量的医疗服务,也就是说IDS的最大卖点就是降低医疗支出,优化医疗用量,提高医疗质量。
2013年, 宾夕法尼亚州立大学公共卫生系的Wenke Hwang 博士和他的合作者在美国管理式医疗服务杂志 (The American Journal of Managed Care)上发表了综述“整合医疗服务系统对价格和质量的影响 (Effects of Integrated Delivery System on Cost and Quality)”。
他们对美国2000年到2011年所发表的二十多篇有关IDS 价格和质量的论文进行了详细的分析和汇总,得出了这样的结论:大多数研究表明IDS确实对提高医疗服务质量 (quality) 起到了正面的影响,极少的研究能证明IDS有助于减少医疗服务用量(utilization), 而仅有一个研究报告了很小数目的医疗支出(cost)节约。
而另一篇引起很多关注的,在2016年6月发表在“医疗服务机构,规则和财务杂志上(Journal of Health Care Organization, Provision and Financing)上的文章更是清楚指出大的医院系统(同时也是大的IDS)明显增加了医疗服务的开支。
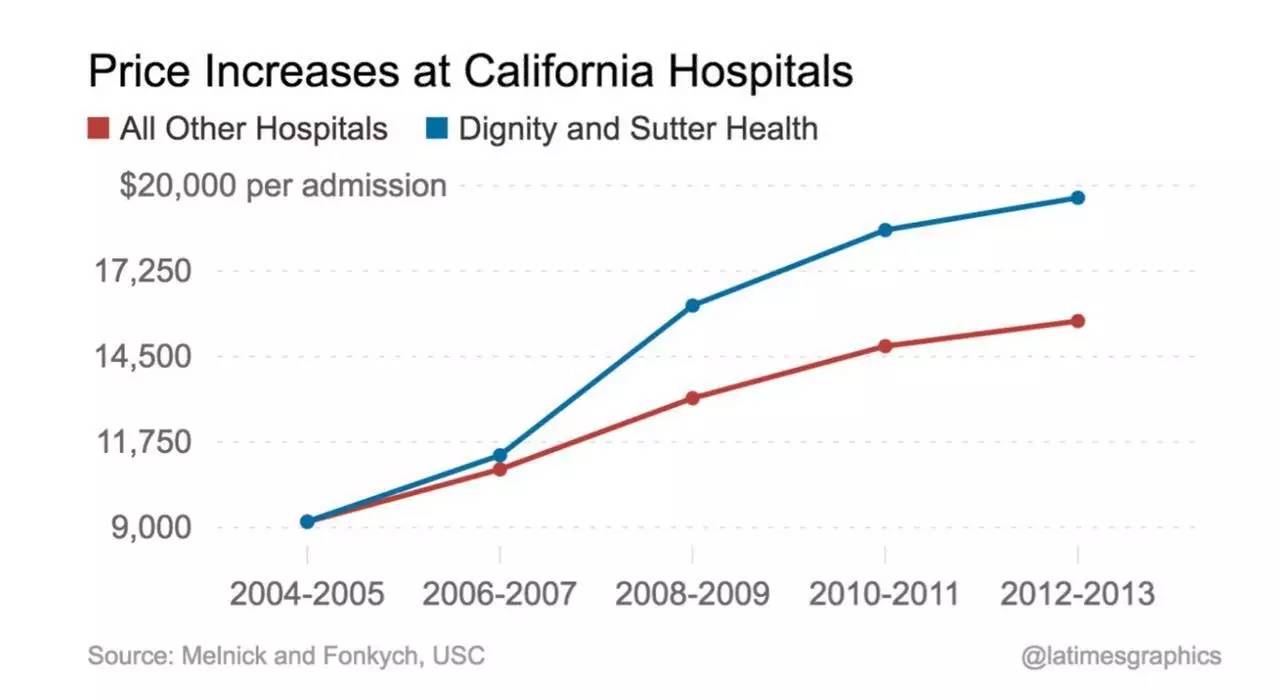
这篇文章的作者是兰德公司的资深学者Glenn Melnick先生,他同时也是南加大卫生经济的知名教授。这个研究所使用的数据是我在加州蓝盾医保公司时授权提供的。在分析比较了2004年到2013年之间加州蓝盾医保公司支付合同医院的详细数据之后,Melnick 教授发现加州凯撒医疗集团之外最大的两个整合医疗系统(Dignity Health 和 Sutter Health)所属的60家医院,在十年间医疗服务价格提高了113%(平均每个住院日花费从2004年的9200美元增加到2013年的19606美元), 而其他175家独立或小的医疗系统所属的医院价格同期只提高了70% (从2004年的9200美元增加到15642美元)。
Melinick 教授认为,造成这两家加州最大的IDS每个住院日花费高出其他医院25%(约4000美元)的原因是规模庞大的IDS运用他们较大的医院市场份额和对较多数量病人的控制(通过所属医生集团)获得了强有力的谈判地位,从而迫使医保机构同意并支付他们高出其他医院的服务价格。
虽然美国IDS长期以来并没有完全发挥其应有的作用,甚至增加了医疗支出, 很多专家学者和业内人士仍然认为IDS的机制是合理的,尤其是在新的ACO (责任性医疗服务组织Accountable Care Organization)概念和实践日渐成熟的大环境下。一般认为要完善IDS,就必须要回归其降低医疗支出,优化医疗用量,提高医疗质量的初衷。
而IDS要成功,要遵循以下几个关键原则:
1.综合全面长期连贯式服务 – 在医疗技术、设备、设施和专业人员配备上可以承担所服务人群从健康保持,慢病管理到急重病诊治,康复的全方位医疗服务。
2. IDS的形成和管理要以病人为中心。 IDS 的终极目标是满足服务人群整体和个体的健康医疗需要,而不是为了医疗提供者的方便和利益。在计划和管理医疗服务,信息系统以及各种运营流程时,决策者要处处从服务人群,从病人的角度来考虑,要涵盖可及性、公平性和实效性。
3. 要制定IDS整体的长短期战略,确保系统内每个组成部分都理解并支持这个战略,同时明确自己所应该扮演的角色,所承担的责任和义务。
4.要打破IDS成员原有的管理架构和分隔墙。根据IDS的策略和目标重新建立新的管理架构,新的架构要突出系统内部的协调性、一致性和高效性。
5.服务适量的,相对固定人群。 多数IDS的存在和发展是为了服务所覆盖区域的人群。 只有确立这种服务关系的全面性和长期性,才能使得IDS有更大的动力来服务该人群全面和长期的需要,投入更多的努力来保健防病。 另外这个服务人群要适量,如果区域太小,或人口太分散,IDS的优势就难以发挥。曾有美国学者(Shamian 和LeClair )建议一个高效整合的IDS需要至少一百万人口来支撑。
6. IDS系统内部要实行跨机构,跨团队,跨专业的服务标准化。各个组成部分分工不同、角色不同,但都是平等的,不能因为是大的医学中心就可以给社区医院或医生诊所发号施令。系统内的医务人员要根据病人的需要在不同的机构和场所流动并从事诊疗活动 。
7.要建立系统内先进的、易用的,可以共享互通的电子病历系统,电子处方系统和其他信息系统。
8. 制定具体医疗服务支出和质量指标。对外不滥用市场份额,不以服务人群为人质来任意要求医保机构提高给付额度; 对内定期对IDS系统内的机构和个人进行绩效评定,并根据结果进行奖惩。
中国的医联体,初期主要是以大医院带动中小医院,辐射社区是由政府直接推动的、紧密型。医联体可以在局部形成诊疗-康复-长期护理连续服务体系,也迫使大医院分享资源和改变思维运营方式,对于改善病人就医途径,提高整体医疗服务质量会起到积极正面的作用。
由于目前中国的医保还是由政府主导的社保为主,医联体的中心大医院也都是公立医院,因此IDS最大的弊端(通过增加和医保机构谈判筹码而实现自己的利益最大化)应该还不明显。
从长远的角度看,我认为还是要借鉴美国整合医疗服务系统(IDS)的经验教训,上述的八点原则中的大多数也值得有选择性的吸收。同时要明确并理顺健三角(医保,医院,医生)三者之间互相独立,互相制衡又互相协作的良性互动关系。大医院资源下沉,意味着大医院要勇于自我缩身,把大量的门诊、检验、影像等诊疗服务移到院外和社区。 而同时大医院的医生也要走出去,根据病人需要走进中小医院,走进社区诊所。
从医保的角度看,要给商业医保松绑,只有社保和商业医保真正从给付机制上改变目前医院独大,住院独尊的模式,为医生服务和其他院外诊疗行为分开定价并直接支付,这样医联体才能持续健康发展。
点评:
北京大学医学部公共卫生学院陈育德教授:文章提到的八点内容值得有关方面结合中国实际进行研究,选择性吸取。在中国的紧密型医联体是由政府推行,其目的不仅是为了增加与医疗保险机构谈判的筹码,因此要考虑中国的实际,但紧密的医联体必须是利益共同体。
此外,建议必须要在信息化支持下的利益共同体中强调这种模式的医联体。不能仅仅是上级医疗机构对社区卫生机构的技术支持,一定要建立起医疗联合体的运行机制,否则是不可持续的。
中国的情况与美国有所区别,主要由政府推动,政府希望有条件的医院去扶持基层医疗卫生机构,通过建立医联体提高基层机构的服务能力,实现分级诊疗,分流患者。但依我看,目前的基础还不足,机制也比较缺乏,信息化建设也跟不上需要,因此还需结合中国情况进行不断探索。
安徽省卫计委主任于德志:虽然美国的IDS与中国的医联体建设有不同的背景与目的不同,但本文对中国正在大力推进的医联体有重要学习借鉴意义。如,医联体建设中的内容可以借鉴IDS的八项原则。安徽省天长市与阜南县等县域医共体改革模式不同于一般的医联体,有紧密的利益链,是IDS的高级形式,能全面体现这八项原则,最终能实现防治融合、大小医院配合、医患结合,以有限的卫生投入取得群众最大的健康回报。
《医师报》招聘以下人才:
新闻中心副主任、频道主任:1名
新闻中心编辑、记者:1-2名
学术中心副主任、频道主任:1名
学术中心编辑、记者:1-2名
医学项目策划人:1-2名
新媒体主管:1-2名
![[科普中国]-[原创]塑料大棚黄瓜-蒜苗-莴笋高效栽培技术](https://www.aipiwu.com/assets/addons/cms/img/noimage.jpg)





