摘要:
在重症监护病房(ICU),常规应用无创动脉血压(NIBP)监测,对血流动力学稳定的患者提供了一些重要的生理参数,然而对血流动力学不稳定的危重病患者,NIBP存在一定的限制,不能动态地、准确地反映患者实际的血压水平,必须进行有创动脉血压(IBP)监测。IBP是一个基础血流动力学参数,常用于指导临床治疗,尤其在危重病方面。因此,本文的研究内容重点阐述重症监护病房(ICU)有创动脉血压监测的临床应用及护理现状,综述护理应用情况,包括穿刺位置、冲洗液的选择、冲洗方式、传感染情况以及并发症发生因素和护理现状。
关键词:
重症监护病房;有创血压;监测;护理
有创动脉血压监测当前已广泛应用于临床实践,是指在动脉内置入动脉导管,应用监护仪连续进行血压测量的一种方式[1]。有创动脉血压监测可准确、直观且连续地对血压动态变化进行观察,同时可直接采集动脉血进行血气分析,可有效避免反复穿刺导致血管损伤等不良情况,不仅有利于减少临床护理人员工作量,同时可避免反复穿刺给患者带来的痛苦,尤其适用于重症患者,凭借其独特优势受到患者及临床医务工作者的广泛认同[2]。所以,了解和掌握关于有创动脉血压监测护理的相关要点和重点,对提高相关临床护理效果具有十分重要的意义。
一、穿刺位置
(1)
桡动脉:
为首选途径,因桡动脉位置表浅且相对固定,穿刺易于成功。但应首先进行艾伦(Allen)试验。
(2)
股动脉:
遇有其他动脉穿刺困难时可选用,但应注意预防感染和加强固定。
(3)
尺动脉:
艾伦(Allen)试验证实手部供血以桡动脉为主者,选用尺动脉提高安全性,但成功率低。
(4)
足背动脉:是下肢胫前动脉的延伸,较细。
(5)
肱动脉:
穿刺点在肘窝部,亦有阻塞前臂和手部血供的危险。
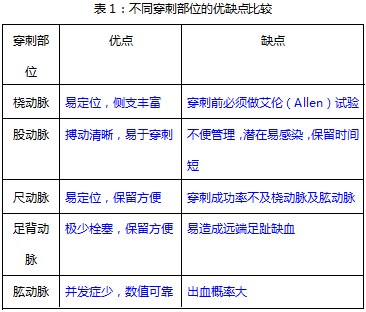
通过比较不同穿刺部位各有其优缺点,如下表所示:。
二、冲洗液的选择
应用于有创动脉血压监测护理的冲洗溶液在临床应用中有多个种类,传统冲洗有创动脉血压监测(IABPM)系统的溶液多为含肝素的0.9%氯化钠溶液,以维持管道的通畅,但肝素可导致出血、凝血功能异常,特别是近年来被高度关注的肝素诱发血小板减少症与肝素化通管密切相关[3]。近些年来,人们对冲洗溶液种类的研究和应用也越来越多。
有临床研究表明[4],针对不同症状和特征的病人,可选用不同种类的有创动脉血压监测护理冲洗溶液。有资料[5]比较0.9%氯化钠溶液、普通肝素盐水溶液(6.25U/ml)、以及低分子肝素盐水溶液(8U/ml)3种冲洗溶液动脉导管内血栓形成的影响,建议对于凝血机制正常的患者,应用低分子肝素盐水溶液代替普通肝素盐水溶液持续冲洗动脉留置导管,对凝血机制较差的患者也可根据具体情况选用0.9%氯化钠溶液或较低浓度的低分子肝素溶液冲洗动脉留置导管。国外学者在治疗过程中对40例经桡动脉进行有创动脉压监测的患者使用持续稀释肝素液(2U/m1)冲洗法,另外38例患者使用持续0.9%氯化钠溶液冲洗法,比较两组间动脉留置管通畅率及血压测量的精确度,结果在引起导管阻塞方面,2U/ml肝素溶液和0.9%氯化钠溶液比较,差异无统计学意义,但是用肝素液提高了血压测量的精确度。另一国外学者对所在医院7个月中超过280例使用0.9%氯化钠溶液持续冲洗动脉导管的患者出现并发症的情况进行统计,结果显示,无一例患者出现导管血栓栓塞及肢体缺血性改变[6]。还有学者对ICU患者使用0.9%氯化钠溶液持续冲洗静脉内插管导管,经统计,发生导管内血栓形成的病例比例与过去使用稀释肝素液持续冲洗的病例比较,差异无统计学意义[7]。
三、冲洗方式阐述
有创动脉血压监测是目前临床上进行血压监测最主要方式,可以在任何时刻对危重患者的血压改变进行有效监测,及时和准确的提供患者的血压数据,有助于评估患者机体循环系统的生理情况和病理情况[8]。但是,在进行有创血压监测的过程中,动脉置管的管路很容易出现堵塞,而造成血压监测失败,因此如何将有创动脉置管维持通畅是确保连续监测患者血压成功的一个重要环节[9]。因此,临床上采用的方法主要采取稀释肝素钠溶液或一定浓度的氯化钠溶液对管路持续进行加压冲洗,以达到确保动脉置管管路维持畅通状态的目的,临床常用的主要有压力袋法与微量泵法。
(1)
压力袋法是将加压袋组在套管针穿刺成功后,连接冲洗装置,加压袋加压至一定压力并以一定速度连续使用一定浓度的氯化钠溶液或肝素盐水冲洗管道。
(2)
微量泵法是将微泵组在套管针穿刺成功后,连接冲洗装置,使用微量泵以一定的速度连续使一定浓度的氯化钠溶液或肝素盐水冲洗管道。
四、传感染阐述
动脉留置针的留置时间一般为3 ~5天,最多不超过7天,留置时间和感染的发生率呈正比。研究发现动脉留置针留置96 h,炎症发生率达46.67%。所以长时间动脉留置导管应及时去除炎症反应的刺激因子,操作时严格执行无菌操作原则,按时更换敷料,使用无菌巾单包裹,保持无菌状态,避免细菌侵入,以免增加动脉炎症的发生率。注意观察穿刺处有无出血、渗血及局部血肿,应每日更换冲洗溶液,更换输液器及无菌贴膜,并用碘伏消毒穿刺部位[10]。护理人员严密观察患者穿刺部位是否出现皮肤红肿、出血等异常等状况,积极预防感染。
五、并发症发生因素以及护理现状
(1)
出血和局部血肿形成因素及护理
动脉测压装置中任一环节连接松脱,都可导致快速出血,凝血机制障碍或应用抗凝剂后均增加穿刺部位出血的发生率,因此应将测压系统完全暴露,便于直观[11]。穿刺失败或拔管后要有效地压迫止血,压迫止血应在5min以上,并用弹性宽胶布加压覆盖。必要时局部用绷带加压包扎,30min后予以解除。
(2)
导管滑脱形成因素及护理
穿刺套管和连接管未妥善固定或遇有躁动/不配合、不能有效沟通的患者时易发生导管滑脱现象。因此,在有创动脉血压监测护理中如发现固定导管的缝线松动,应及时给予重新固定。导管不全滑脱,确定还在动脉管内,可继续使用,否则拔除并按压置管处15min以上,并加压包扎30min。置管处若有血肿,严禁揉擦,将患肢抬高,观察末梢循环[12]。
(3)
动脉内血栓、气栓形成因素及护理
每次经测压管抽取动脉血后,均应立即进行冲洗,以防凝血。管道内如有血块堵塞时应及时予以抽出,切勿将血块推进,以防发生动脉血栓栓塞[13]。同时,有创动脉血压监测护理时要拧紧所有接头,确保开关无空气,避免增加开关和延长管道,保持冲洗液袋充分填满,定期轻弹、冲洗管道和开关,以消除从冲洗液中逸出的微小气泡,在测压、取血或调试零点等过程中,严防进入气体发生动脉气栓。此外,护理人员应严密观察动脉穿刺部位远端皮肤颜色和温度,是否有缺血征象,若发生液体外渗,穿刺部位红肿发白或发绀变凉应立即拔除,并用50%硫酸镁湿敷红肿处,冲洗管道,调零后仍无改善,应通知医生。
六、结束语
有创动脉血压的建立能够准确提供病人的血压状态,相对于无创血压,在重症监护病房实施有创血压监测能够减少护理人员的工作量,避免了无创血压的误差,又减少患者的不适,更适合重症监护病房的临床治疗。护理人员要掌握有创动脉血压监测护理的穿刺位置、冲洗液的选择、冲洗方式、传感染情况以及并发症发生因素和护理措施,给予患者精心护理,及时发现并发症并处理,避免患者不必要的痛苦。
(延安大学咸阳医院 王梦婷)
参考文献:
[1] 冯丽,肖翠萍,江军. 视频脑电图在儿科重症监护室中的应用体会[J]. 癫癎与神经电生理学杂志,2015(2):108-110,113.
[2] 朱笑笑,张文燕. 儿科重症监护病房有创动脉血压的临床应用及护理进展[J]. 全科护理,2014,12(1):20-21.
[3] 李春霞,陈静. 同一压力传感器监测有创动脉压及中心静脉压在重症监护中的应用及护理[J]. 贵州医药,2013,37(2):189-190.
[4] 张兵,杜妍,郑颖颖,等. 重症监护病房危重症患者经外周静脉置入中心静脉导管一例[J]. 中华临床营养杂志,2017,25(2):127-128.
[5] 崔晨. 细节护理对腹主动脉瘤手术重症监护病人的影响[J]. 全科护理,2016,14(5):467-469.
[6] 王美兰,钱相云. 风险管理在重症监护室血管活性药使用中的效果分析[J]. 全科护理,2016,14(35):3741-3743.
[7] 周忠波. 盐酸右美托咪定注射液治疗重症监护病房焦虑患者的效果[J]. 中国药物经济学,2016(1):68-69.
[8] 何圆凤. 持续血液净化在重症监护室低血压患者中应用分析[J]. 中国保健营养,2016,26(6):149-150.
[9] 李雷,杨瑞玲,李丽燕,等. 高同型半胱氨酸血症不同诊断切点对高血压患者心脑动脉粥样硬化的影响[J]. 中国全科医学,2021,24(2):159-163.
[10] 张钰,樊世文,殷姜文,等. 下腔静脉塌陷指数对老年患者腰麻后低血压的预测价值[J]. 天津医药,2021,49(2):179-184.
[11] 朱晓雯,侯金珍,张奇,等. 不同目标平均动脉压治疗对合并高血压的脓毒性休克患者胃肠功能的影响[J]. 中华危重病急救医学,2021,33(5):517-522.
[12] 丁钱山,朱正球,王晗,等. 血压控制良好的原发性高血压患者颈动脉脉搏波传导速度的影响因素分析[J]. 重庆医学,2021,50(4):605-608.
[13] 韩建楠,冯艳红. 极速脉搏波技术评价阻塞性睡眠呼吸暂停综合征相关性高血压患者颈动脉弹性[J]. 中国医学影像学杂志,2021,29(5):439-443.